| Area Management |
L’approccio
sistemico e cognitivo all’errore umano in medicina
Riccardo Tartaglia, Carlo R. Tomassini, Valentina Abrami, Marco Nerattini, Lucia Turco
Centro Ricerche in Ergonomia, Direzione Sanitaria, Sezione Accreditamento VRQ, Azienda Sanitaria Firenze
Da Rivista di Diritto delle Professioni Sanitarie Diretta dall’Avv Bensi
In questi ultimi anni e, dal 1995 in Italia in modo decisivo, tutto ciò che ha ruotato intorno al concetto di qualità ha vissuto, vive e vivrà momenti di particolare attenzione ed enfasi in virtù di indirizzi normativi ben definiti che raccolgono la sensibilità crescente dei pazienti e degli operatori intorno al problema. P- in questa ottica che termini un tempo del tutto sconosciuti ed ostici come audit, peer review, accreditamento, ISO 9000, VRQ, Miglioramento Continuo della Qualità, Risk Management e così via sono ora divenuti familiari al punto di correre il rischio, come ricorda J. Kats' che "non appena una parola guadagna popolarità, perde in chiarezza'.
 Un
pericolo che nel caso specifico è accentuato dal fatto che questa terminologia
specializzata potrebbe far pensare a fenomeni separati ed indipendenti
dimenticando che, in realtà, esiste un approccio simile, un tronco comune a
tutte queste iniziative che sarebbe sbagliato considerare distanti e diverse fra
loro e che, se non viste come aspetti di un comune approccio metodologico,
rischiano di essere trattate come mode passeggere.
Un
pericolo che nel caso specifico è accentuato dal fatto che questa terminologia
specializzata potrebbe far pensare a fenomeni separati ed indipendenti
dimenticando che, in realtà, esiste un approccio simile, un tronco comune a
tutte queste iniziative che sarebbe sbagliato considerare distanti e diverse fra
loro e che, se non viste come aspetti di un comune approccio metodologico,
rischiano di essere trattate come mode passeggere.
Nella
realtà invece esiste una matrice comune da cui tutte traggono origine e che
rappresenta la base concettuale del movimento per la qualità.
Se riflettiamo solo un momento sulle affermazioni di Eugene Codman, fatte
nel 1914 (Tab. 1) scopriremo che pochissimo è stato aggiunto in 85 anni.
Eppure in esse si possono già chiaramente intravedere i concetti di
accreditamento istituzionale, di accreditamento professionale, di indicatori di
output e di outcome, di benchmarking, di politica di gestione del personale,
fino ad arrivare all'ultima frontiera, da noi non ancora pienamente esplorata,
della partnership con il paziente per il miglioramento dell'assistenza
sanitaria. Attorno a queste
affermazioni si sono sviluppate due correnti di pensiero, individuabili in base
agli strumenti utilizzati: da una parte la Quality Assurance, legata alla logica
degli standard, dall'altra il Miglioramento Continuo di Qualità basato sugli
indicatori. Si tratta di due
approcci diversi e storicamente distinti, ma che condividono lo stesso obiettivo
e che oggi vengono considerati non più alternativi bensì complementari.
Questa
breve premessa è necessaria per introdurre il fenomeno "errore in
medicina" che ha avuto da circa un anno una particolare enfasi sulla scia
dell'autorevole pubblicazione 'To err is human" dell'Insitute of Medicine.
Questo fenomeno può essere visto oggi come il prodotto di un sistema
sanitario non ancora ben orientato alla gestione per la qualità quando gli
strumenti tipici di quest'ultima sono quelli più adatti per affrontarlo.
In
altri termini parlare di tutte le tecniche ed iniziative sopra ricordate, come
di analisi dell'errore, significa parlare del medesimo approccio, che è anche
sicuramente uno stile ed un metodo di gestione sanitaria: il management per la
qualità. Ciò vuol dire
strutturare le organizzazioni intorno alla centralità che il paziente deve
avere all'interno del sistema sanitario, pensare la costruzione
dell'architettura e delle relazioni delle varie parti del sistema intorno ai
bisogni del paziente. Parlare di
errore in medicina significa in questa ottica parlare di sicurezza dell'ambiente
sanitario e questo è forse il modo migliore per affrontare l'argomento, per non
cadere nel facile equivoco di caccia al colpevole che il termine
"errore" evoca inevitabilmente.
In
questo articolo presentiamo un metodo di analisi degli errori umani in medicina
in cui l'obiettivo è quello di trovare le soluzioni agli "eventi
avversi" attraverso la definizione di nuove procedure o cambiamenti
organizzativi, una migliore e più adeguata formazione del personale sanitario,
l'impiego di attrezzature di lavoro e ambienti più funzionari e sicuri rispetto
ai compiti da svolgere.
L'approccio all'errore sino ad oggi adottato è stato sempre ricondotto alla ricerca della responsabilità individuale. Tale approccio prevedeva un preciso modello di genesi e di gestione dell'errore, alla base del quale esisteva sempre il fattore individuale che poteva essere determinato da negligenza, superficialità dell'operatore, inosservanza di regole o protocolli, dimenticanze o disattenzione, demotivazione, fino all'incompetenza professionale. Questa visione del problema dà un grande senso di sicurezza perché individua il responsabile e lo punisce, è molto evidente, anche all'esterno, e definisce molto bene i ruoli all'interno dell'organizzazione: l'operatore agisce secondo regole e comportamenti attesi, se sbaglia la Direzione interviene con gli strumenti sanzionatori.
Nel
tempo si è reso evidente a tutti come questo senso di sicurezza fosse solo
apparente, non risolvendo il problema di fondo che è quello di eliminare le
cause alla base dei comportamenti che lo hanno determinato.
Questo
differente modo di considerare l'errore umano ha favorito lo sviluppo di una
metodologia di tipo sistemico per l'analisi degli incidenti.
L'assunto
teorico di base di questo metodo è che, se l'errore è atteso, il modello di
gestione deve necessariamente essere indirizzato sul sistema e sull'ambiente in
cui il professionista sanitario opera, cercando di progettare e realizzare
sistemi che rendano difficile alle persone fare le cose sbagliate e che
"rendano invece facile fare le cose giuste".
Nella
pratica ciò si realizza con interventi tesi a rafforzare le difese del sistema
di fronte al possibile errore attivo (commesso dall'operatore di prima linea),
con la realizzazione di sistemi di compensazione e di tolleranza a possibili
errori umani.
Tutto
questo vede l'errore non come un problema dell'individuo, ma come una caduta
delle difese del sistema (il focus dell'attenzione si sposta dalla ricerca
dell'errore attivo a quella dell'errore latente ovvero delle carenze del sistema
in cui si svolge l'attività degli operatori).
Questo approccio sposta quindi, in parte, il livello di responsabilità
anche verso il gestore del sistema
che costruisce l'ambiente operativo attraverso l'architettura organizzativa, ad
esempio con i tipi di orario e di servizi, con particolari protocolli e
procedure operative, con linee guida gestionali, con la disponibilità di
tecnologie, con l'organizzazione dei processi lavorativi, ecc.
Per
esplicitare in modo più definito le modalità di generazione dell'errore può
essere utile presentare il modello cosiddetto "svizzero" proposto da
Reason (Fig. 2). Se immaginiamo
l'organizzazione del nostro servizio sanitario (ad esempio un ospedale, ma anche
l'organizzazione dell'assistenza territoriale) come formata da una serie di
settori di intervento (immaginiamoli come delle fette del formaggio) che
agiscono in serie, allora in ogni fetta vi possono essere dei buchi che
rappresentano i cosiddetti errori attivi o latenti. I primi li dobbiamo pensare (diversamente da ciò che accade
nel gruviera, il famoso formaggio svizzero con i buchi) come fori molto mobili,
che si aprono e si richiudono molto velocemente, che si spostano in vari punti
possibili della stessa fetta. Questi
buchi mobili coincidono con errori individuali (errori attivi) i più vari
(esempio somministrazione sbagliata di un farmaco, procedura terapeutica non
corretta, preparazione non idonea del paziente ad un intervento chirurgico,
ecc.) ma di solito, non lasciano tracce né conseguenze rilevanti.
Cosa diversa è rappresentata dagli errori latenti che possiamo
raffigurare come dei fori nel formaggio ben più duraturi e poco mobili.
Questi errori sono legati alla progettazione organizzativa del reparto,
all'insieme delle regole che determinano le modalità lavorative (nel nostro
esempio l'ambiente di lavoro manca di un rapporto sistematico fra reparti e
servizi, l'organizzazione dei turni estivi non è progettata intorno alla
continuità sostanziale delle cure, l'organizzazione non prevede la sicura
presenza dei protocolli operativi e dei relativi sistemi di controllo dell'adesìone,
ecc.). Questi fori durano molto a lungo nel tempo, fino a quando nuove
procedure, linee guida, comportamenti, non vengono introdotti formalmente
nell'ambiente lavorativo. Tutte le
fette di formaggio che nell'insieme configurano le varie fasi del percorso
diagnostìco, terapeutico e assistenziale del nostro paziente, possono quindi
contenere occasioni di errore, i cosiddetti errori 'latentì" che non
aspettano altro che di poter emergere. Ma
ciò non accade molto spesso, se non quando i fori nelle varie fette si
allineano fra di loro e non esistono quindi più meccanismi di tolleranza e
compenso nel percorso delle varie fasi successive del percorso del paziente.
E’ solo allora che, per puro
caso, l'allineamento dei fori determina il passaggio da "rischio' ad
"evento".
Anche
nella teoria svizzera è evidente la pericolosità degli errori latenti,
duraturi nel tempo e che, combinandosi con i più dinamici e frequenti errori
attivi, possono realizzare l'evento avverso in tutta la sua drammaticità.
Molto utile e’ anche l'analogia che Reason fa fra gli errori attivi e
le zanzare. E’ inutile schiacciare le zanzare ad una ad una perché
continueranno comunque ad essere presenti. Si tratta di un intervento a livello
individuale che dà la falsa impressione di essere risolutivo (dato che
effettivamente lo è nel caso della singola zanzara) ma che è chiaramente
inadeguato rispetto alle caratteristiche di scala e di continuità del fenomeno.
E’
molto più facile ed utile assumere provvedimenti preventivi, dall'installazione
dì una zanzariera al risanamento delle paludi in cui le zanzare trovano il loro
habitat, paludi che nel nostro caso corrispondono agli errori latenti.
Seguendo il modello sistemico le direzioni in cui l'intervento preventivo
dovrebbe realizzarsì possono essere sintetizzate nei seguenti punti.
a)
l'errore umano è inevitabile: questo non deve comportare una
sottovalutazione dell'importanza del fattore individuale nei risultati ottenuti
da un servìzio sanitario. Una
concezione del genere, da un punto di vista psicologico, è uno dei peggiori
nemici del miglioramento. Spostare
l'enfasi sugli aspetti organizzativi potrebbe fare apparire ininfluente il
contribuito professionale. Deve
essere invece assolutamente chiaro che la principale finalità di una buona
organizzazione è proprio quella di mettere in condizione ì professionisti
sanitari di poter esprimere il meglio della loro professionalità e competenza,
in assoluta sicurezza per loro e per i loro pazienti.
L'obiettivo dell'intervento sul singolo è quindi solo strettamente
professionale e formativo, tendente alla riduzione del rischio di errore
tecnico. Gli strumenti classici
sono rappresentati dalla formazione, dalle logiche dell'accreditamento
professionale e dalle tecniche dell'audit clinico o delle
morbilíty mortality conferecences.
b)
L'organizzazione è importante: in questo caso la gestione di un
complesso sistema di relazioni e di competenze quale quello sanitario richiede
in modo sempre più evidente una chiara esplicitazione del come sì lavora, dei
come vengono prese le decisioni, del coordinarnento delle risorse professionali
e delle varie competenze. Anche in
questo caso gli strumenti sono ampiamente conosciuti e possono trovare una loro
collocazione e una chiara giustificazione all'ìnterno del nostro servizio
sanitario. L'accreditamento, ad
esempio, può essere visto come semplice iniziativa burocratica amministrativa,
lontana dalla vita professionale, mentre invece è, a tuttì gli effetti, un
sistema di gestione e controllo del rischio.
Il piano della formazione orientato verso ìl concetto di 'ruolo"
sanitario, invece che verso la sola "competenza', introduce alla necessità
della formazione orientata ai gruppi di lavoro, che rendono operativa quella
multi e interprofessionalità di cui si parla molto in tutte le occasioni,
cercando però di tradurre il concetto in prassi operativa di collaborazione e
cooperazione. Altro compito
dell'organizzazione che pensa ai livelli di sicurezza è sicuramente quello del
coínvolgirnento degli operatori di linea nella progettazione dei percorsi
diagnostici terapeutici e assistenziali, riprendendo così i concetti più
evoluti delle logiche della qualità totale.
Infine la semplificazione delle procedure e dei percorsi rappresenta un
ulteriore passaggio verso lo sviluppo di sistemi che garantiscano un alto grado
di tolleranza e di compensazione nei confronti di possibili errori individuali.
Sistema
di reporting: rimane questo l'aspetto più difficile da realizzare.
In un ambiente ideale ogni operatore dovrebbe contribuire, nella logica
della "genesi sistemica", alla identificazione dei potenziali errori
al fine della loro eliminazione, attraverso i sistemi e gli strumenti descritti
nei punti precedenti. La realtà è
invece ancora ben lontana da questo modello perché, in molte organizzazioni,
vige ancora un clima altamente ispettivo e sanzionatorio, che non facilita certo
l'esplicitazione dell'errore, favorendone al contrario l'occultamento.
Il management aziendale in qualche modo dovrebbe farsi carico delle sue
responsabilità (dichiarandole), per far capire come il miglioramento è teso
solo verso il futuro, poiché l'individuazìone e l'analìsì degli errori di
oggi rappresentano il tesoro piu grande di cui l'organizzazione dispone per il
suo sicuro miglioramento. I
professionisti, dal canto loro, devono iniziare a vedere l'errore non come
l'affermazione, anche se negativa, dell'eroismo implicito nell'atto sanitario,
ma come uno strumento utile da conoscere ed utilizzare per migliorare
continuamente la propria professionalità.
In un contesto meno ispettivo, in cui il valore dell'informazione è molto alto, ecco che può prendere così corpo la possibile realizzazione di un sistema strutturato di reporting, una sorta di "scatola nera" in grado di aiutare, in modo del tutto simile a quanto accaduto in altri settori, come l'aeronautica, a costruire un ambiente sempre più sicuro per il paziente e in ultima analisi anche per gli operatori.
E’
quindi in queste direzioni che le aziende sanitarie possono e dovranno muoversi,
favorendo sempre più l'integrazione delle spinte professionali all'autovalutazione
con i momenti della progettazione e dello sviluppo degli ambienti di lavoro, che
tengano conto della complessità delle relazioni e dei profili professionali ivi
operanti, coscienti del ruolo attivo di questi orientamenti sul livello di
sicurezza per i pazienti.
A
tal fine l'Azienda Sanitaria di Firenze, forse tra le prime in Italia, ha
adottato un modello di approccio sistemico per l'analisi degli incidenti in
campo medico.
Il
modello teorico su cui si basa il metodo di intervento per analizzare gli errori
medici è quello proposto da James Reason; le teorie cognitive
su cui si basa fanno riferimento a tre tipi fondamentali di azione correlati a
specifici meccanismi cognitivi. Le
skill based, rule based e knowledge based sono modalità di azione che prevedono
rispettivamente un impegno cognitivo crescente (Fig. 3).
Skill
based. Skill
è l'abilità nell'eseguire un compito. Le
azioni skill based si riferiscono a compiti svolti in modo automatico e semplice
per chi abbia acquisito una particolare abilità.
Il
training in questo caso ha lo scopo di insegnare a svolgere l'azione in modo da
effettuarla correttamente pur non conoscendo le ragioni sottostanti.
Mediante il training l'attore diventa sufficientemente abile da compiere
le azioni senza necessità di istruzioni.
Rule
based. Si
tratta di azioni basate sul seguire una regola conseguente o a una precedente
esperienza o a una istruzione specifica. I
processi rule based entrano in azione quando fallisce lo skill based ed il
soggetto ha bisogno di fare riferimento ad un set di istr-uzioni esplicite o
regole che ha a disposizione. L'attore esamina ed interpreta la corrente
situazione e sceglie la regola che meglio risolve il problema.
Knowledge
based. Si
tratta di azioni basate sul ragionamento, inferenza, giudizio e valutazione.
Se il processo rule based non risolve il problema si deve fare
riferimento al sistema knowledge based (in generale si tende a preferire le
soluzioni rule based poiché richiedono minor sforzo cognitivo), ciò avviene
quando si affrontano situazioni nuove o poco conosciute o quando le regole di
cui si dispone non sono sufficienti ed adeguate (ad esempio intervenire su un
quadro clinico insolito).
In
sintesi se nelle attività skill based l'abilità consiste nello svolgere il
compito pur senza dover necessariamente conoscerne le ragioni, nelle attìvità
knowledge based, l'attività consiste nel possedere le conoscenze e le
motivazioni che sottendono il compito ma non essere comunque talvolta in grado
di eseguirlo in relazione alle circostanze presenti (razionalità limitata). I
modelli di sviluppo dell'azione descritti supportano le nostre attività quotidìane
e gli errori che possono essere commessi fanno riferimento agli stessi modelli.
In
corrispondenza di azioni skill based possiamo individuare degli errori del tipo
slips e lapses. In conseguenza dì
azioni rule based si possono avere dei rule based mistakes e a livello knowledge
based sì verìficano knowledge based mistakes.
1
DIFFERENTI TIPI DI ERRORE
Slip. E’
un azione non in accordo con le intenzioni.
La pianificazione è valida ma l'esecuzione è carente.
Si tratta di errori di azione commessi nello svolgimento di attività
routinarie. L'automatismo
dell'azione fallisce quando un qualcosa di non previsto interferisce con
l'azione (Fig. 4) (il medico si è distratto ed ha prescritto un farmaco
differente da quello che aveva in mente).
Lapsus.
E’
un errore conseguente ad un fallimento della memoria che non si manifesta
necessariamente nel comportamento oggettivo e che risulta evidente solo per la
persona che lo esperisce.
Mistake.
E’
un errore nella pianificazione. Le azioni si realizzano come sono state
pianificate ma è il piano stesso a non essere valido.
Si
tratta di errori di intenzione (giudizio, inferenza, valutazione) conseguenti a
giudizi e valutazione sbagliate da cui ne consegue una pianificazione delle
azioni non idonea al raggiungimento dell'obiettivo.
I
Mistakes possono essere di due tipi: rule based e knowledge based.
Il
rule based mistake avviene quando è scelta la regola sbagliata a causa di una
errata percezione della situazione (es. farmaco sbagliato rispetto alla
patologia da trattare) oppure nel caso di uno sbaglio nell'applicazione dì una
regola (il farmaco è adeguato ma le dosi e il tipo di somministrazione non è
corretta oppure il farmaco non si può
somministrare al dosaggio prescritto) (Fig. 4).
Il
knowledge based mistake è conseguente o alla mancanza di conoscenze o alla loro
scorretta applicazione (la negligenza del medico si può inquadrare in tale tipo
di errore). Il risultato negativo
dell'azione risiede nelle conoscenze sbagliate che l'hanno determinata.
Tale errore è insito nella razionalità limitata o comunque nella
difficoltà di dare risposte a problemi che presentano una ampia gamma di
possibili scelte.
In
tale contesto si possono congiurare due tipi differenti dì azioni che possono
violare la sicurezza (Fig. 5): azioni non secondo le intenzioni e azioni secondo
le intenzioni.
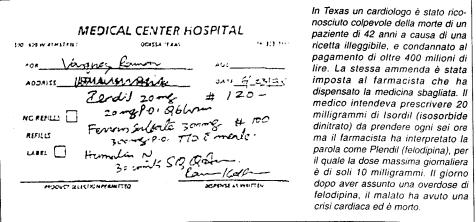
Alla
prima categoria appartengono gli slips e lapses, alla seconda i mistakes e le
violazioni vere e proprie. Tra
queste ultime rientrano le violazioni di routine (spesso conseguenti a norme e
regole difficili da applicare o da osservare), le violazioni eccezionali e gli
atti di sabotaggio (di rara evenienza).
Nell'ambito
dell'intervento che proponiamo, il campo di interesse si limiterà agli slips,
ai mistakes (rule based e knowledge based) ed alle violazioni di routine.
Tali errori possono essere definiti errori attivi.
Dietro a ciascuno l'errore attivo' devono essere individuate le cause di
'errore latente", attribuibili al sistema ed alla gestione organizzativa.
Sulla
base del presente modello è necessario quindi distinguere due differenti tipi
di errore umano responsabile degli incidenti: errore attivo e latente.
Gli
errori attivi sono associati alle prestazioni degli operatori di prima linea i
loro effetti sono immediatamente percepiti e, dunque, facilmente individuabili (slips,
mistakes e violations).
Gli
errori latenti sono attivita' distanti (sia in termini di spazio che cli tempo)
dal luogo dell'incidente, come le attività manageriali, normative e
organizzativi. Le conseguenze degli
errori latenti possono restare silenti nel sistema anche per lungo tempo e
diventare evidenti solo quando si combinano con altri fattori in grado di
rompere le difese del sistema stesso.
FAILURE
MODES AND EFFECTS ANALYSIS
(FMEA)
Nell'ambito
del modello teorico descritto si inserisce la "Failure modes and effects
analysis". Tale strumento, che
deriva dagli studi sull'affidabilità meccanica, solo recentemente è stato
utilizzato nell'ambito dell'analisi sull'affidabilità umana:
E’
stato inoltre impiegato, in origine, per indagare gli effetti dei fallimenti
tecnologici sul sistema, oggi viene utilizzato anche nell'ambito degli studi
sull'errore umano in campo sanitario; può essere applicato a diversi livelli
del processo di lavoro, dalle funzioni generali ai compiti specifici,
POSSIBILITA’
APPLICATIVE
Si
tratta di una tecnica relativamente semplice che può aiutare nell'analisi degli
effetti dell'errore umano nei sistemi e consiste in un modello molto flessibile
utilizzabile sia per considerare gli errori attivi dei singoli operatori che dei
teams di lavoro e consente dì individuare gli errori latenti che sottendono a
quelli attivi. Può essere
facilmente applicato a tutto ìl processo di lavoro o a parti selezionate.
L'obiettivo
della FMEA consiste nel rendere evidenti gli errori latenti del sistema che
altrimenti resterebbero oscuri. L'analisi
vuole rispondere ad alcune domande:
-
Quali caratteristiche del sistema non sono state in grado di impedire che
uno slip, un mistake o una vìolazíone evolvesse in un incidente/infortunio?
-
Quali cambiamenti del sistema potrebbero impedire che un errore attivo
contribuisca alla sequenza di eventi che culmina
in un infortunio/incidente?
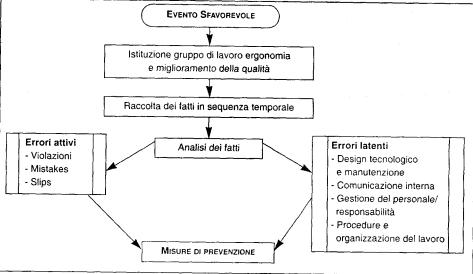
Il
modello di indagine (Fig. 6) può essere sintetizzato in tre fasi:
-
Identificare, all'interno della sequenza, gli errori attivi
-
Identificare i punti, all'interno della sequenza, che rappresentano
errori latenti: errori di un sistema che non è stato in grado di impedire
l'accadimento clell'evento.
Le
attività di analisi degli eventi dovrebbero essere svolte da una apposito
gruppo di lavoro in cui siano presente competenze in materia di ergonornia/fattore
umano, assicurazione qualità, medicina legale.
Lo
scopo del gruppo di lavoro non è rivolto alla ricerca delle responsabilità
professionali ma delle cause dell'evento sfavorevole al fine di migliorare la
qualità del lavoro.
CONCLUSIONI
L'applicazione
dello strumento di analisi proposto è adottato nell'ambito di audit clinici e
per lo studio degli eventi sentinella. Tali
eventi rappresentano una casistica selezionata degli ìncídenti che si
verificano nelle strutture sanitarie.
Alla
luce di quanto detto riteniamo che è quindi in queste direzioni che le aziende
sanitarie possono e dovranno muoversi nel prossimo futuro, favorendo sempre più
l'integrazione delle spinte professionali all'autovalutazione con i momenti
della progettazione e dello sviluppo degli ambienti di lavoro, che tengano conto
della complessità delle relazioni e dei profili professionali ivi operanti,
coscienti del ruolo attivo di questi orientamenti sul livello di sicurezza per i
pazienti e’ da considerare, alla luce di tutto cìò, l'ipotesi di associare
al giuramento ippocratico del medico anche un impegno altrettanto forte per il
management sanitario: Primum nocendí non permittere.
BIBLIOGRAFIA
l.
Feldman S.E. Medical accidents in hospital care: application of failure
analysís to hospital quality appraisal. Jt
Comrn iQual Improv, 1997, 23(11): 567-580.
2.
Joint Commission on Accreditation of Healthcare Organizatìon.
Patient safety program. http://ii@k,.jcaho.org/index.htrrù
3.
Institute of Medicine To Err is Human.
National Academy Press, 2000.
4.
Kirwan B., Ainsworth L.K. A guide to task analysis.
Taylor&Francis, London 1993.
5.
Perro@@-, C. Normal Accidents: Living with High-Rísk Technology, Basic
Book, New York.
6. Reason, J. Too little and too late: a commentarv on accidents and incidente reportin'g system, in Van der Shaaf, T, W., Lucas, D. A., Hale, A. R., Near Miss Reponing as -Safety Tool, ButterworthHeinrnann Ltd., Oxford.
7.
Reason, J. L'errore umano, Il Mulino, Bologna.
8.
Rizzo, A., Pasquini, A., Di Nucci, P., Bagnara, S. 2000 SHELFS: Managing
Critical Issues Trough Experience Feedback, in Human Factors and Ergonomics in
Manufacturing, Vol. 10 (1), I- 15 (2000), Wiley, J. & Sons, Inc.